Véritable système d’alarme, la douleur est un mécanisme de survie indispensable qui a évolué au fil des millénaires pour protéger notre corps des agressions extérieures. Depuis les premiers écrits médicaux, la douleur a fasciné, inquiété et motivé les sociétés humaines à chercher des moyens de l’apprivoiser. Dès l’Antiquité, Hippocrate considérait la douleur comme un déséquilibre des humeurs du corps, lié à un excès de bile noire. Au Moyen Âge, la douleur était souvent perçue comme une punition divine, tandis que Descartes, au XVIIe siècle, introduisit une perspective plus mécanique : il compara les nerfs à des tuyaux transportant un signal de la zone blessée jusqu’au cerveau faisant du corps humain une sorte de machine.
Dans les temps modernes, la douleur est reconnue comme une expérience complexe. Elle ne se résume pas à une simple réaction biologique, mais intègre des dimensions émotionnelles, psychologiques et sociales. Selon une étude de la Haute Autorité de Santé publiée début 2024, « en France, la prévalence des douleurs chroniques d’intensité modérée à sévère chez l’adulte est à 19,9 %, soit environ 12 millions de personnes, sans compter les enfants », un fléau qui entraîne des coûts économiques et humains considérables.
Contrairement à une fracture ou à une maladie identifiable par des examens médicaux, la douleur est une expérience intrinsèquement subjective. Deux personnes confrontées à une même blessure peuvent ressentir des niveaux de douleur radicalement différents. Cette variabilité s’explique par des facteurs multiples :
- Facteurs génétiques : certaines prédispositions génétiques influencent la manière dont le corps perçoit et traite la douleur.
- Antécédents traumatiques : les individus ayant vécu des épisodes de douleur aiguë ou de traumatismes émotionnels peuvent être plus vulnérables à la douleur chronique (ou inversement être devenu plus « résistants » à la douleur).
- Contexte culturel : la manière de percevoir et d’exprimer la douleur varie énormément selon les cultures. Dans certaines sociétés asiatiques, par exemple, elle est minimisée pour éviter de perturber l’harmonie sociale, alors qu’elle peut être exprimée plus ouvertement dans d’autres régions.
L’International Association for the Study of Pain (IASP) définit la douleur est comme « une expérience sensorielle et émotionnelle désagréable associée à une lésion tissulaire réelle ou potentielle, ou décrite en des termes évoquant une telle lésion ». La discipline médicale qui s’intéresse aux causes et aux traitements de la douleur s’appelle l’algologie.
Les types de douleur : un spectre varié
Cette définition proposée par l’IASP souligne plusieurs points importants :
- La douleur est une expérience subjective influencée par des facteurs biologiques, psychologiques et sociaux.
- Elle peut exister même en l’absence de lésion évidente (ex. : douleurs neuropathiques ou psychogènes, c’est-à-dire exclusivement causées par des facteurs psychologiques, émotionnels ou comportementaux).
Pour mieux la comprendre et la traiter, les scientifiques classifient la douleur en plusieurs catégories :
- la douleur aiguë :
Cette douleur, souvent intense mais temporaire, survient immédiatement après une blessure ou un traumatisme. Par exemple, une entorse ou une brûlure superficielle s’accompagne de ce type de douleur. Elle joue un rôle essentiel en avertissant le corps d’une blessure. Lors d’une coupure, par exemple, les nocicepteurs (neurones sensoriels détectant les stimuli nocifs qu’ils transmettent au système nerveux déclenchant la sensation de douleur) dans la peau envoient un signal rapide au cerveau pour enclencher une réponse protectrice.
- La douleur chronique :
Une douleur persistante qui dure plus de trois mois, souvent sans relation avec une lésion identifiable est qualifiée de chronique. Elle touche environ 20 % des adultes dans le monde et inclut des pathologies comme la fibromyalgie, les maux de dos chroniques et les migraines récurrentes. Autre exemple, un patient souffrant d’arthrose peut ressentir une douleur constante même en l’absence de mouvement.
- la douleur neuropathique :
Elle résulte de dommages ou de dysfonctionnements au niveau du système nerveux. Contrairement à la douleur inflammatoire, elle survient sans stimulus douloureux extérieur. Une personne ayant subi une amputation peut développer une douleur du membre fantôme, où le cerveau continue de recevoir des signaux d’une partie du corps qui n’existe plus.
Le rôle du système nerveux dans la perception de la douleur
La douleur est générée et régularisée par le système nerveux, un réseau complexe qui agit selon un enchainement comme suit :
- Détection par les nocicepteurs :
Les nocicepteurs, situés dans la peau, les muscles et les organes internes, sont activés lorsqu’ils détectent des stimuli nocifs (température extrême, pression excessive, ou substances chimiques).
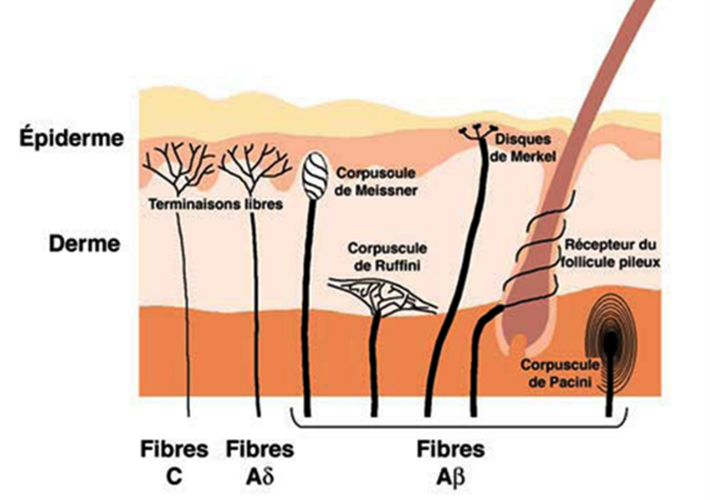
- Transmission via les nerfs périphériques :
Une fois activés, ces récepteurs envoient des signaux à travers les fibres nerveuses (fibres Aδ pour les douleurs rapides et aiguës, fibres C pour les douleurs lentes et persistantes).
- Traitement dans la moelle épinière :
La moelle épinière agit comme un centre de tri. Elle filtre et amplifie les signaux avant de les transmettre au cerveau.
- Interprétation par le cerveau :
Les signaux atteignent le thalamus qui les redirige vers le cortex somatosensoriel pour une localisation précise, et vers le système limbique, où les émotions associées à la douleur sont générées.
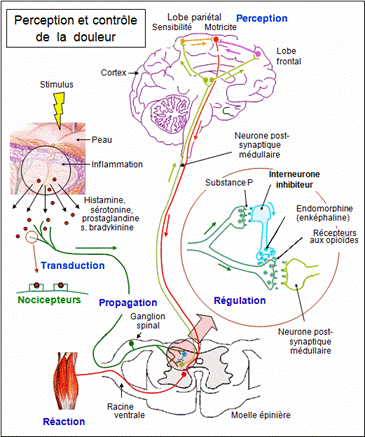
Source : https://recap-ide.blogspot.com/2014/11/la-douleur-physiologie.html
Dans le cas de douleurs neuropathiques, ces mécanismes sont déréglés, entraînant une hypersensibilité ou des signaux erronés, même en l’absence de stimulus nocif.
Les douleurs neuropathiques : une douleur différente
La douleur neuropathique est une forme de douleur chronique résultant d’une altération ou d’une lésion du système nerveux. Contrairement à la douleur « normale », qui est une réponse protectrice à une blessure ou un traumatisme, la douleur neuropathique persiste sans élément déclencheur direct. Elle touche environ 7 % de la population française, avec des répercussions profondes sur la qualité de vie des personnes atteintes : selon l’IASP, une personne concernée sur trois éprouve de sérieuses difficultés à mener une vie indépendante tandis que 25% affirment que la douleur perturbe ou détruit leurs relations familiales et amicales.
Les exemples sont nombreux. Chez les patients diabétiques, des niveaux élevés de glucose dans le sang peuvent endommager les nerfs, en particulier ceux des membres inférieurs. Cette affection, la neuropathie diabétique, est souvent associée à des sensations de brûlure ou de picotements, et parfois à une perte de sensibilité. À la suite d’une infection par le virus varicelle-zona, certaines personnes développent une douleur persistante dans les zones affectées. Ces douleurs peuvent durer des mois, voire des années, et sont souvent décrites comme lancinantes ou électriques. Une intervention chirurgicale peut parfois endommager les nerfs environnants, provoquant une douleur neuropathique durable. Par exemple, après une amputation, certains patients ressentent des douleurs dites du « membre fantôme ».
Par ailleurs, certains médicaments anticancéreux sont neurotoxiques et peuvent entraîner des neuropathies périphériques, caractérisées par des douleurs, des engourdissements et des faiblesses musculaires. Selon certaines études, environ 15% des patients atteints de cancer vont développer des maladies neurologiques diminuant la qualité et leur espérance de vie. Enfin, les maladies neurodégénératives, comme la sclérose en plaque peuvent provoquer des douleurs neuropathiques en raison de la dégradation de la gaine de myéline entourant les fibres nerveuses dans le cerveau et la moelle épinière.
Symptômes caractéristiques
Les douleurs neuropathiques se manifestent par des sensations variées et parfois difficiles à décrire :
- Des brûlures constantes ou intermittentes.
- Des décharges électriques soudaines.
- Une hypersensibilité au toucher (allodynie).
- Des picotements ou des engourdissements.
Impact sur la qualité de vie
La douleur neuropathique ne se limite pas à une sensation physique. Elle impacte profondément le bien-être global des patients au quotidien. Les nuits sont souvent perturbées par des douleurs intenses, entraînant une fatigue chronique qui exacerbe la douleur, créant un cercle vicieux. Sur le plan psychologique, l’anxiété et la dépression sont fréquentes, liées à la douleur chronique et à la perte de contrôle sur la vie quotidienne. Ce mal-être peut conduire à l’isolement social, à une baisse de l’estime de soi et à des difficultés dans les relations avec l’entourage.
Les mécanismes biologiques de la douleur neuropathique
Dysfonctionnements des voies nerveuses
La douleur neuropathique trouve son origine dans des altérations des circuits neuronaux impliqués dans la transmission et la perception des signaux douloureux. Normalement, les fibres nerveuses transmettent les signaux de douleur de manière précise et adaptée. Mais lorsqu’elles sont endommagées ou hyperactives, elles peuvent envoyer des messages erronés au cerveau. Ces dysfonctionnements se concentrent principalement autour de :
- La plasticité neuronale :
La plasticité neuronale désigne la capacité des neurones à se réorganiser en fonction de leur expérience et des lésions qu’elles pourraient subir. Dans le contexte des douleurs neuropathiques, cette réorganisation peut amplifier les signaux de douleur, même en l’absence de stimulus externe. On parle même de ces douleurs comme d’un processus d’« apprentissage aberrant » lié aux capacités de plasticité du système nerveux.
- La sensibilisation centrale :
La sensibilisation centrale, une sorte d’hypersensibilité du système nerveux central, correspond à une augmentation de l’excitabilité des neurones dans la moelle épinière et le cerveau. Cela conduit à une perception exagérée de la douleur et à une réponse douloureuse à des stimuli normalement non douloureux. La sensibilité centrale pourrait être impliquée dans les douleurs observées dans la fibromyalgie, l’arthrose, l’arthrite, les troubles tendineux, les maux de tête et le mal de dos. Certaines douleurs ressenties lors d’un cancer ou après une opération seraient aussi concernées.
- L’altération des neurotransmetteurs :
Les neurotransmetteurs sont des molécules chimiques (glutamate, aspartate, sérotonine, endorphines, ou noradrénaline) qui permettent la communication entre les neurones. Ils jouent un rôle crucial dans la transmission des signaux nerveux, y compris ceux liés à la douleur. Lorsque nous ressentons une douleur, des signaux électriques sont envoyés le long des nerfs jusqu’au cerveau. Ces signaux sont transmis d’un neurone à l’autre grâce aux neurotransmetteurs.
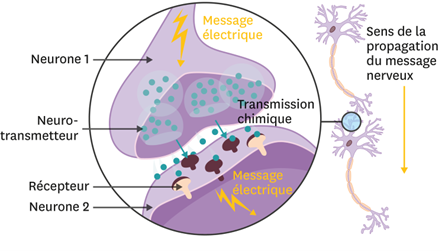
Une hyperactivation de ces neurotransmetteurs peut intensifier les symptômes douloureux.
Rôle des cellules gliales
Les cellules gliales, longtemps considérées comme des cellules de soutien et de protection des neurones (assurant le maintien de l’homéostasie, produisant la myéline) jouent un rôle actif dans les douleurs neuropathiques. En réponse à une lésion nerveuse, ces cellules libèrent des cytokines inflammatoires qui exacerbent les signaux de douleur. Cela crée un cercle vicieux où l’inflammation nerveuse maintient la douleur.
Les traitements actuels des douleurs neuropathiques
Le traitement des douleurs neuropathiques représente un défi majeur en médecine, en raison de leur complexité et de leur résistance relative aux approches classiques. Une stratégie multimodale est souvent nécessaire, combinant des traitements médicamenteux et non médicamenteux.
1. Les traitements médicamenteux
Antidépresseurs
Les antidépresseurs tricycliques et les inhibiteurs de la recapture de la sérotonine-noradrénaline sont couramment utilisés en raison de leur efficacité relative. Celle-ci repose sur l’action modulatrice des neurotransmetteurs impliqués dans la transmission des signaux douloureux.
Antiépileptiques
Le cerveau des personnes souffrant de douleurs neuropathiques présente une activité électrique anormale. Les antiépileptiques, en modulant cette activité, peuvent atténuer les sensations douloureuses. La gabapentine et la prégabaline sont des traitements contre l’épilepsie qui fonctionnent en inhibant certains canaux calciques et réduisent l’excitabilité des neurones.
Patchs à la capsaïcine
Ces patchs à la capsaïcine (principe actif du piment), appliqués localement, agissent en désensibilisant les récepteurs de la douleur. Ils sont particulièrement efficaces dans les cas de neuropathie périphérique localisée. « Le principe de ce patch est d’endormir les récepteurs de la douleur au niveau de la peau pour soulager le patient grâce à la libération de la capsaïcine », explique le Dr Roué de la Clinique Lille Sud.
Opioïdes
Bien que controversés en raison des risques d’addiction, les opioïdes à faible dose peuvent être prescrits pour des douleurs neuropathiques réfractaires (douleur intense et persistante causée par une lésion ou un dysfonctionnement du système nerveux central ou périphérique). Ils doivent être utilisés sous surveillance médicale stricte. Leur utilisation est limitée par le potentiel de dépendance et de dangerosité (75% d’overdoses et 220 décès par jour aux USA dus aux opioïdes) et les effets secondaires tels que la somnolence et la constipation.
2. Les approches non médicamenteuses
Physiothérapie
Les exercices physiques adaptés peuvent aider à réduire la douleur, à améliorer la circulation sanguine et à prévenir la raideur musculaire.
Thérapies miroirs
Développée dans les années 1990 par le neuroscientifique américano-indien, Vilayanur Ramachandran, cette technique de rééducation est particulièrement utilisée dans les cas de membre fantôme et de syndrome douloureux régional complexe. Basée sur la capacité plastique du cerveau, elle fonctionne en trois temps : la simulation visuelle, l’illusion sensorimotrice et l’effet cérébral. Tout d’abord, il s’agit de placer un miroir entre les deux bras ou les deux jambes du patient de façon à refléter l’image du membre sain à la place du membre endommagé. L’objectif est de créer l’illusion d’un membre capable de bouger en demandant au patient de réaliser différents mouvements. Cette illusion trompe le cerveau et modifie son interprétation des signaux douloureux ou anormaux provenant du membre affecté.
Thérapies cognitivo-comportementales (TCC)
La douleur chronique peut avoir un impact émotionnel et mental considérable (anxiété, dépression, sentiment d’impuissance). Les TCC aident les patients à gérer leurs réactions émotionnelles à la douleur et à développer des stratégies d’adaptation positives. Plusieurs techniques sont utilisées comme la restructuration cognitive, la relaxation pleine conscience, les thérapies d’acceptation et d’engagement, etc.
Stimulation nerveuse électrique transcutanée (TENS)
Cette technique utilise des impulsions électriques pour bloquer les signaux de douleur envoyés au cerveau par stimulation de la production d’endorphine, substances analgésiques produites par le cerveau. Elle est non invasive et souvent utilisée en complément des traitements médicamenteux. Bien que largement utilisée dans les hôpitaux et les cliniques de physiothérapie, les preuves irréfutables de son efficacité sont relativement minces.
Acupuncture
Pratique issue de la médecine traditionnelle chinoise, l’acupuncture peut également aider à réduire les douleurs neuropathiques en stimulant des points énergétiques spécifiques.
Toutes des approches, qu’elles soient médicamenteuses ou non, doivent tenir compte d’un aspect important. Chaque patient est unique et une approche standardisée est rarement efficace. Les médecins doivent tenir compte de facteurs tels que les causes sous-jacentes de la douleur (diabète, cancer, etc.), la tolérance individuelle aux traitements ou encore les préférences personnelles du patient avant d’envisager le moindre traitement. Souvent, une combinaison de traitements médicamenteux et non médicamenteux est retenue afin de soulager au maximum les malades.
Pour continuer la lecture vers la 2ème partie de la note, cliquez sur l’image ci-dessous.







